获得性梅毒
疾病简介
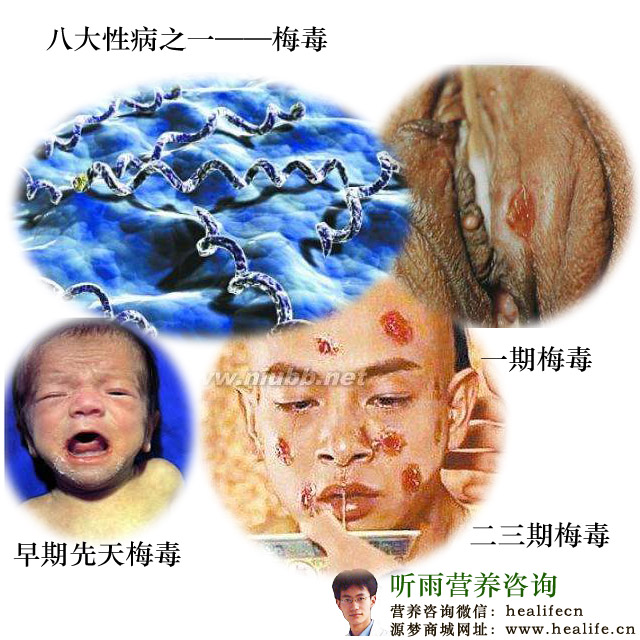
获得性梅毒(aquired syphilis)是指成人主要通过性行为而被感染的梅毒。临床分为三期,除侵犯皮肤粘膜外,还可以累及内脏器官,是一种较为严重的性传播疾病。
接触史
主要通过性行为传染,也可由输血、手术甚至衣物等间接传染。[1-2]
临床分期
一、早期梅毒:病期2年以内,又分为以下几类:
1、一期梅毒:即硬下疳
2、二期梅毒:
3、早期潜伏梅毒:凡有梅毒感染史且病期2年以内,无临床症状或者症状已经消失,物理检查缺乏梅毒的表现,脑脊液检查阴性,而仅有梅毒血清反应阳性者。
二、晚期梅毒(三期):病期2年以上,分为以下几类:
1、晚期良性梅毒:包括皮肤、粘膜、眼和骨胳的晚期梅毒损害
2、心血管梅毒
3、神经梅毒
4、晚期潜伏梅毒
对于病期不明的潜伏梅毒应该按照晚期潜伏梅毒对待。[1-2]
潜伏期
一、 一期梅毒:从10日至90日不等,平均21日
二、二期梅毒:多在硬下疳发生后3~6周出现;偶见硬下疳未完全消退时已出现损害。[1-2]
典型临床表现
一、一期梅毒
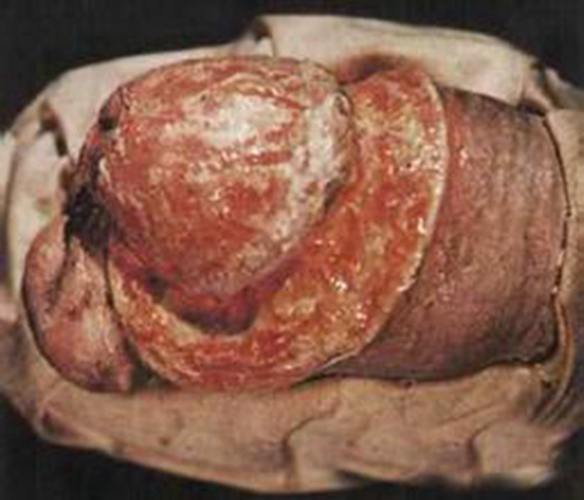
本期皮损为硬下疳,为1cm左右单发的圆形或椭圆结节,境界清楚,基底深在硬度似橡皮或软骨样,无自觉疼痛或压痛;表面平坦,浸润明显,中央有溃疡,初期淡红色,晚期变为灰色;硬下疳疮面分泌物多为浆液性,内含大量螺旋体,传染性很强;个别病人可以出现2个以上的硬下疳,但少见。
硬下疳发生在男性冠状沟、包皮内侧、龟头、阴茎、尿道外口等处,女性则主要出现在阴唇系带、阴唇及宫颈。男性同性恋或双性恋者硬下疳常出现在肛门或直肠。也可出现于口唇、舌部、咽部、乳房、手背等其它部位。
在未经治疗的情况下,硬下疳多数在3~6周左右自行消退,留下一个浅表性瘢痕或色素沉着斑。如果采用有效的趋梅治疗,硬下疳可以很快消退。
硬下疳出现一周后局部淋巴结开始肿胀,又称梅毒性横痃,以两侧腹股沟淋巴结受累最常见。淋巴结黄豆到手指头大小,质硬,无自觉疼痛及压痛,不融合,非化脓性,无粘连。如果硬下疳发生于其它部位,可以出现非对称性淋巴结肿大。
二、二期梅毒
(一)症状与体征 梅毒螺旋体沿血行播散至全身而出现症状和体征即为二期梅毒。可先有前驱症状,而后累及皮肤、粘膜,少数病人累及骨骼、神经系统等内脏器官。
1.前驱症状 二期梅毒的前驱症状有咽痛、全身不适、头痛、体重减轻、不规则发烧、关节痛、肌肉痛等。
2.皮肤表现 二期梅毒中75%以上患者发生皮肤损害。其中以斑疹性损害和丘疹性梅毒疹最常见。有时会出现脓疱性梅毒疹以及梅毒性白斑和皮肤附属器损害。自觉症状不明显。
(1)斑疹性梅毒疹:皮疹数目多,多对称分布,好发于胸腹、双肋部及四肢屈侧。皮损为0.5~1.0cm斑疹,初为淡红色梅毒,似蔷薇色,又称蔷薇疹,境界不清楚,充血但无浸润感。以后发展为暗红色,部分皮疹压之不完全褪色。皮疹孤立不融合。无自觉症状。如果未经治疗,斑疹性梅毒疹可自行消退,也可发展为丘疹性梅毒疹。
(2)丘疹性梅毒疹:丘疹多泛发于躯干、四肢,对称分布,散在不融合,无症状。典型损害为直径1.0cm左右的丘疹,铜红色,境界清楚,浸润明显。早期表面光滑,而后出现鳞屑。丘疹性梅毒疹具有多形性,因而常与银屑病、玫瑰糠疹、药疹、扁平苔藓等其它皮肤病相似。但丘疹性梅毒疹掌跖处的皮疹具有特征性。表现为红色斑丘疹或丘疹,境界十分清楚。浸润明显。表面有明显鳞屑,尤以领口状脱屑更具特点。
另外,发生于外生殖器、肛门周围及腹股沟区、腋下等皱褶处的梅毒疹,表面常有糜烂、渗出、结痂,称扁平湿疣。由局部的温暖、潮湿和摩擦等的刺激,湿疹可增殖成疣状,因表面湿润,称扁平湿疣,其分泌物中含有大量螺旋体,传染性很强。
(3)脓疱性梅毒疹:临床很少见,主要发生于体弱、营养不良者,常继发于丘疹有多种形态,如痤疮样脓疱疹,但无粉刺。
皮肤二期梅毒疹可自然消退。如未经治疗或治疗不足,螺旋体活力增强及机体免疫功能不足时,皮肤又可再发,称复发性二期梅毒疹。复发疹的特征是皮疹数目少,分布不对称,排列形状奇异。好发于后背、腰及四肢伸侧。皮疹直径更大,浸润更明显,甚至可以融合。皮疹复发得越晚,其表现越接近三期梅毒的皮损。
(4)梅毒性白斑:不常见。主要发生于女性颈部,为1~2cm网状淡白斑,境界不甚清楚。无自觉症状。
3.粘膜表现 约6~30%的患者有粘膜损害。
(1)粘膜斑:多发生于口腔粘膜,如颊、舌及牙龈处,亦可出现在女性阴道粘膜。损害初为淡红色,而后表面糜烂,呈乳白色,周围绕以红晕,稍浸润,直径1~2cm,圆形或卵圆形,境界清楚,表面分泌物中含有大量螺旋体,传染性强,损害单发或多发。自愈后亦可复发。
(2)咽喉部损害:咽红,充血,伴扁桃腺肿大,为梅毒性咽峡炎。喉部表现为红斑,累及声带时出现声音嘶哑。
4.皮肤附属器表现
(1)梅毒性脱发:多发生在感染后1年左右。常侵犯头后部或两侧。脱发区为0.5~1.0cm左右圆形或不规则,呈虫蚀状或网状,境界不清。局部无炎性表现,无症状,可自愈。
(2)梅毒性甲床炎:不常见。甲前部肥厚,不光滑,易破碎,造成甲不全或甲变形。
5.淋巴结肿大 约50~86%的二期梅毒患者出现全身淋巴结肿大。常发生于感染7周后。表现为浅表淋巴结肿大,质硬,有弹性,无自觉症状,无压痛,活动性好,不粘连,不融合。无急性炎症及化脓性破溃。
6.二期梅毒的系统损害 10%的二期梅毒患者有系统损害,较常见的有关节炎、滑囊炎、骨炎;另外,由梅毒性肾小球肾炎而致的肾病综合症、肝炎、前色素膜炎以及急性脉络膜炎等也可见到。少数患者有脑膜炎、颅神经麻痹、横断性脊髓炎、脑动脉血栓以及神经性耳聋等。
三、三期梅毒
三期梅毒的传染性逐渐降低,但损害的严重程度增加。开始为皮肤、粘膜及骨髓受损,10年后陆续侵及心血管和中枢神经系统等重要器官,对人的生命危害极大。
(一)症状体征
1.皮肤梅毒 临床分为结节性梅毒疹和树胶肿两大类。
(1)结节性梅毒疹:皮损好发于头部、肩胛部和四肢伸侧。分布不对称。主要损害为0.5~1.0cm左右暗红色结节,质硬,明显浸润常呈环形、花边状、蛇形等奇特形状排列。皮损持续数周至数月不等。有些皮损一边消退一边新生,严重者出现溃疡,留有瘢痕。病程数年之久。
(2)树胶肿:以头部、小腿及臀部等处多见。发生时间晚于结节性梅毒疹。初为皮下硬结,逐渐扩大为深在性斑块,中央溃疡,边缘锐利,境界清楚。溃疡基底凹凸不平,呈暗红色,表面有粘稠状脓性分泌物,形似树胶,故名树胶肿。树胶肿的溃疡有时可深达骨膜或造成骨质破坏,可单发或多发,愈合后留有明显的萎缩性瘢痕。
另外,部分患者在肘、膝关节附近出现对称性近关节结节,是一种无痛性皮下纤维结节。
2.粘膜损害 粘膜损害以溃疡为主,如硬腭处溃疡引起穿孔,软腭处损害破坏悬雍垂或扁桃体、鼻粘膜溃疡破坏鼻骨形成鞍状鼻等。
3.内脏损害 三期梅毒内脏损害以心血管和神经系统损害较多见,且危害很大。
(1)心血管梅毒:在早期梅毒时,梅毒螺旋体可侵犯主动脉壁,并再次休眠数年。而后引起动脉壁的炎症反应,继而产生动脉内膜炎,最终累及动脉全层,出现不同程度的肥厚,瘢痕化;内膜、中层和外膜产生动脉粥样硬化斑块和钙化。早期梅毒不出现心血管异常的临床表现,但在三期梅毒病人中,80%有心血管形态学上的改变,但出现心血管梅毒的表现者仅占其中10%。
心血管梅毒临床症状常发生于感染后15~30年,因而多数症状的心血管梅毒患者的年龄在40~55岁。其中男性发病率为女性的3倍。临床主要表现为胸主动脉瘤、主动脉瓣关闭不全和冠状动脉口狭窄。
(2)神经梅毒:梅毒螺旋体在全身系统性播散的初期可侵犯脑膜而发生无症状神经梅毒,脑脊液VDRL试验阳性。此后,如果未经治疗或治疗不足,病情可出现如下转归:自然缓解,无症状性梅毒性脑膜炎,或有症状性急性梅毒性脑膜炎。而随脑膜感染的发展最终可导致持续性无症状神经梅毒、脑膜血管梅毒、脊髓痨或麻痹性痴呆,但这几种类型在临床上可以共同存在而相互重叠。约10%的三期梅毒患者在感染后15-20年发生有症状神经梅毒。
无症状梅毒:指无神经系统症状或体征,但脑脊液检查异常。
脑膜梅毒:主要为急性梅毒性脑膜炎。青壮年最常见。多数潜伏期不足1年,10%以下患者在发生脑膜炎时有二期皮肤梅毒疹。25%的病人中脑膜炎是梅毒的重要的首发症状。可出现头痛、发烧、羞明、颈强直。同时伴有脑脊液中淋巴细胞中度增高类似无菌性病毒性脑膜炎。而脑脊液非螺旋体血清反应阳性是确诊的重要线索。用青霉素治疗后发烧和其它临床症状在几天内即消失。另外,1/3病人出现急性颅内压增高。主要表现为头痛、恶心、呕吐,体温不高或仅有低烧。体检发现颈强直、Kernig征阳性和视乳头水肿。
梅毒性脑膜炎病人中1/4有脑损害。除有颅内压增高和局灶性脑受累外,表现为癫痫、失语和偏瘫。临床检查常有颈强直、精神错乱、谵语和视神经乳头水肿。有时见颅神经损害,特别是第3、6对颅神经麻痹。
脑膜血管梅毒: 血管神经梅毒侵犯脑、脑干及脊髓等全部中枢神经系统(CNS)。主要病变包括慢性梅毒性脑膜炎和梅毒性动脉内膜炎引起局灶性梗塞。好发年龄30~50岁。多在感染后5~12年后发生。虽然其发生晚于麻痹性痴呆或脊髓痨,但部分病例可出现在患梅毒不足2年时。对未经治疗者,最终可发生麻痹性痴呆或脊髓痨。
对青壮年脑血管意外者,应考虑是脑血管梅毒的可能。最常见的特征为本身麻痹或偏瘫、失语、癫痫。最常见受累的部分为中等脑动脉。
脊髓的脑膜血管梅毒: 脊髓梅毒在神经梅毒中仅占3%。脊髓受累主要为梅毒性脊膜脊髓炎和脊髓血管梅毒,表现为急性横断性脊髓炎。基本发展过程为慢性脊髓脑膜炎,可由脊髓变性,脊髓周边有髓鞘纤维萎缩、脊髓梗塞或脊髓软化引起。
实质性神经梅毒: 全麻痹性痴呆可在中老年发病,一般很少见。是由于螺旋体直接侵犯脑实质而致的脑膜大脑炎。在感染后15~20年发病。病程慢性,迁延多年。如未治疗病情不断恶化,终生不愈。
临床特征为同时有精神病学和神经病学表现。早期主要表现为精神异常,包括渐进性记忆丧失、智力功能受损和性格变化。而后,出现辨别力下降、情感不稳定、妄想和行为异常。全麻痹性痴呆的神经体征包括瞳孔异常,缺乏表情,唇、舌、面部肌肉、手指震颤和书写、语言能力受损。瞳孔早期扩大、不等大,以后出现瞳孔变小,固定,对光反射消失等。未治疗者,发生症状后数月至5年可死亡。
脊髓痨: 感染后20~25年发病。早期临床特征为闪电痛,即突发性剧烈刺痛感,常发生于下肢,亦可发生于任何部位。内脏危象与闪电痛有关,为复发性剧烈疼痛,似外科的急腹症。最常见的是胃危象,表现为明显的胃痛、恶心、呕吐。另一些病人有阳萎、尿潴留或尿滴落,为早期骶部神经根受累的早期表现。
体检时有膝腱、根腱等深反射减弱,这是脊髓痨的基本特征。但肌力到晚期才会减退。此外梅毒,共济失调和瞳孔对光反射减弱。颅神经也常受累。甚至造成失明和失聪。
随病程进展,症状和体征可加重和增多,且用抗生素治疗不能改善病情。[1-2]
实验室检查
一、暗视野显微镜检查 取硬下疳、二期梅毒疹的丘疹、扁平湿疣及粘膜斑上的螺旋体进行病原学检查,如标本中看到螺旋体,其形态与运动符合梅毒螺旋体特征时,结果即为阳性。但如果在口腔粘膜取材,要注意与口腔腐生螺旋体相鉴别。若阴性,不能除外此诊断。
二、直接荧光抗体检查 采用直接荧光抗体法(DFA-TP)对分泌物进行梅毒螺旋体检查。可排除其它螺旋体,特别是口腔腐生螺旋体的干扰。对确诊一、二期梅毒及复发梅毒十分重要。但是阴性结果不能排除梅毒。
三、血清学检查 梅毒血清学检查包括非特异性螺旋体抗体和特异性螺旋体抗体检测。
(一)非特异性螺旋体抗原血清试验 用于梅毒的过筛检查和观察梅毒的活动情况。本法主要检测抗梅毒螺旋体细胞膜上脂类的IgG和IgM抗体。临床常用的试验包括VDRL(性病研究实验室玻片试验)、USR(血清不需加热的反应素玻片试验)、RPR(快速血浆反应素环状卡片试验)等。在一般人群中此类试验的假阳性率为1%~2%,然而在吸毒者中可高达10%。另外,结核病、结缔组织病及孕妇等特殊人群假阳性率均有不同程度的升高。一般而言,90%的假阳性者其滴度低于1:8,但应注意潜伏梅毒和晚期梅毒者阳性滴度亦较低。应当指出的是,低危人群中非特异血清试验阳性者中半数为假阳性,所以此时需做特异抗体检测以确诊。
一期梅毒中,当硬下疳发生14天后,VDRL可出现阳性。而当确诊时,VDRL检查有30~50%为阴性。因此对可疑者,需在随访过程中至少复查2次。
二期梅毒中非特异性试验几乎均为阳性,VDRL滴度达1:16以上。但当血清中抗体过多时,反而会导致阴性,即前带现象。因此,为避免此问题,应当稀释血清后再做试验。
潜伏梅毒非特异血清反应阳性。
在无症状神经梅毒中,几乎所有患者非特异血清反应均为阳性,而且病人脑脊液VDRL阳性。脑脊液VDRL阳性是确诊神经梅毒的重要依据。但是阴性并不能完全除外神经梅毒,在三期心血管梅毒中和晚期良性梅毒中非特异血清试验阳性率下降。
(二)特异性梅毒抗原血清试验 即螺旋体抗体检测。常用试验有FTA-ABS(荧光螺旋体抗体吸收试验)、TPHA(梅毒螺旋体血凝试验)TPPA(梅毒螺旋体明胶凝集试验)和19s-IgM-FTA-ABS试验。特异抗体试验在一期梅毒病人确诊时阳性率为70~90%,对二期病人的敏感性和特异性均很高。因特异抗体不易随治疗而消退,因而对三期梅毒病人的诊断意义明显优于非特异血清试验。
尽管特异性抗体检测特异性和敏感性都很高,还是有约1%假阳性的可能。其中FTA-ABS敏感性最高,因而发生假阳性的可能也最大。
四、脑脊液检查
脑脊液检查是确诊神经梅毒的主要依据。
(一)无症状神经梅毒 淋巴细胞数 (二)脑膜梅毒 颅压增高,单核细胞10~500个/mm3,有时高达2000个/mm3,蛋白升高(45~200 mg/dl),而45%的病人糖浓度下降,VDRL阳性。
(三)脑膜血管梅毒 细胞数10~100个/mm3,以淋巴细胞为主,蛋白升高(45~250 mg/dl),脑脊液VDRL阳性。
(四)麻痹性痴呆 颅压正常或增高,淋巴细胞升高,8~100个/mm3,蛋白升高(50~100 mg/dl);球蛋白升高,糖含量正常或中度下降;脑脊液非特异血清试验阳性。
(五)脊髓痨 脑脊液检查可正常,但部分病人异常。如淋巴细胞为主的细胞数升高,5~160个/mm3,蛋白中度升高,45~100 mg/dl,球蛋白升高。[3]
诊断要点
一、一期梅毒
(一)病史:感染史或性伴感染史,潜伏期1-3周
(二)临床表现:
1、硬下疳;
2、腹股沟或近卫淋巴结肿大
(三)实验室检查:
1、暗视野显微镜:皮肤粘膜损害或淋巴结穿刺液可见梅毒螺旋体
2、非梅毒螺旋体试验(如RPR):可阳性;若感染不足2-3周,可阴性,应于感染4周后复查
3、特异性梅毒螺旋体试验(如TPHA):阳性;极早期可阴性
二、二期梅毒
(一)病史:感染史或性伴感染史,输血史,病期在2年内
(二)临床表现:
1、多形性皮肤损害;
2、粘膜斑;
3、虫蚀样脱发;
4、全身浅表淋巴结肿大;
5、梅毒性骨关节、眼、神经系损害
(三)实验室检查:
1、暗视野显微镜:扁平湿疣、湿丘疹和粘膜斑可查见梅毒螺旋体
2、非梅毒螺旋体试验(如RPR):阳性
3、特异性梅毒螺旋体试验(如TPHA):阳性
三、三期梅毒
(一) 病史:一或二期梅毒病史,性伴感染史,输血史,病期在2年以上
(二)晚期良性梅毒临床表现:
1、皮肤粘膜损害:头面部及四肢伸侧的结节性梅毒疹,大关节附近的近关节结节,皮肤、口腔、舌咽的树胶肿,上腭和鼻中隔穿孔,马鞍鼻;
2、骨梅毒,眼梅毒,其它内脏梅毒可累及呼吸道、消化道、泌尿生殖道、内分泌腺和骨骼肌
3、心血管梅毒:可发生单纯性主动脉炎、主动脉瓣闭锁不全、主动脉瘤
(三)实验室检查:
1、非梅毒螺旋体试验(如RPR):阳性
2、特异性梅毒螺旋体试验(如TPHA):阳性
3、组织病理:有三期梅毒的组织病理变化
四、神经梅毒
(一)病史:不安全性行为史,性伴感染史,输血史
(二)临床表现:
1、无症状神经梅毒:无神经系统症状和体征,血清试验阳性,脑脊液检查有异常变化;
2、脑膜神经梅毒:脑膜炎的表现,头痛,颈项强直和视乳头水肿;
3、脑膜血管梅毒:为闭塞性脑血管综合征的表现,偏瘫、失语、癫痫发作、阿-罗瞳孔等;
4、脑实质梅毒:麻痹性痴呆和脊髓痨等
(三)实验室检查:
1、非梅毒螺旋体试验(如RPR):阳性
2、特异性梅毒螺旋体试验(如TPHA):阳性
3、脑脊液检查:白细胞数≥10X106/L,蛋白定量>500mg/L;脑脊液VDRL或FTA-ABS阳性,无条件做后两项时,可以做RPR和TPPA
五、潜伏梅毒:无任何梅毒临床表现
(一)病史:感染史或性伴感染史,输血史
(二)临床表现:
1、早期潜伏梅毒:病期在2年内,根据以下标准来判断:(1)在过去2年内有明确记载的非梅毒螺旋体抗原试验由阴转阳,或其滴度较原先升高达4倍或更高;(2)在过去2年内有符合一期或二期梅毒的临床表现;
2、 晚期潜伏梅毒:病期在2年以上,无法判断病期者亦按晚期潜伏梅毒对待
(三)实验室检查:
1、非梅毒螺旋体试验(如RPR):阳性
2、特异性梅毒螺旋体试验(如TPHA):阳性
3、脑脊液检查:无异常
疾病防治
治疗方案,参照中国疾病预防控制中心性病控制中心2006年颁布《性传播疾病临床诊疗指南》[1]。梅毒治疗原则早期、足量、规则用药,首选青霉素,治疗后要追踪观察,对传染源及性接触者应同时进行检查和治疗。
一、治疗药物
(一)青霉素类 为首选的高效抗梅毒的药物,血清浓度达到0.03μg/ml即可杀死梅毒螺旋体,且应该持续2周以上,常用的有苄星青霉素、普鲁卡因青霉素和水剂青霉素。
(二)头孢曲松钠 有治疗梅毒的报道,取得了良好的近期疗效,但在剂量、疗程和远期疗效尚无确切的经验。
(三)四环素类和红霉素类 疗效较青霉素为差,通常作为青霉素过敏者的替代治疗药物。四环素类常用的有四环素、多西环素和米诺环素,孕妇及儿童禁用。红霉素类常用的有红霉素、阿奇霉素,孕妇慎用阿奇霉素。
二、早期梅毒(包括一期、二期及早期潜伏梅毒)
(一)青霉素
1.苄星青霉素G 240万U,分两侧臀部肌注,1次/周,共2~3次。
2.普鲁卡因青霉素G 80万U,1次/d,肌注,连续10~15d,总量800~1200万U。
(二)对青霉素过敏者
1.四环素类 盐酸四环素500mg,4次/d,连服15d;或多西环素100mg,2次/d,连服15d;或米诺环素100mg,2次/d,连服15d。
2.红霉素类 红霉素用法同盐酸四环素;或阿齐霉素500mg,连续10天。
3.头孢曲松钠 1.0g,静脉滴注或肌肉注射,1次/日,连续10天。
三、晚期梅毒(包括三期梅毒、晚期潜伏梅毒及二期复发梅毒)
(一)青霉素
1.苄星青霉素G 240万U,分两侧臀部肌注,l次/周,共3次,总量720万U。
2.普鲁卡因青霉素G 80万U,1次/d,肌注,连续20d为一疗程。也可根据情况2周后进行第2个疗程。
(二)对青霉素过敏者
1.四环素类 盐酸四环素,500mg,4次/d,连服30d;或多西环素100mg,2次/d,连服30d;或米诺环素100mg,2次/d,连服30d。
2.红霉素类 红霉素用法同四环素。
四、心血管梅毒
(一)青霉素类 不用苄星青霉素。如有心力衰竭,应予以控制后再开始抗梅治疗。为避免吉海反应的发生,青霉素注射前一天口服泼尼松10mg,2次/d,连续3d。水剂青霉素G应从小剂量开始,逐渐增加剂量。首日10万U,1次/d,肌注;次日10万U,2次/d,肌注;第三日20万U,2次/d,肌注;自第四日用普鲁卡因青霉素G,80万U,肌注,1次/d,连续15d为一疗程,总量1200万U,共两个疗程,疗程间休药2周。必要时可给予多个疗程。
(二)对青霉素过敏者
1.四环素类 盐酸四环素500mg,4次/d,连服30d;或多西环素100mg,2次/d,连服30d。
2.红霉素类 红霉素用法同四环素,但疗效不如青霉素可靠。
五、神经梅毒
应住院治疗,为避免吉海反应,可在青霉素注射前一天口服泼尼松10mg,2次/d,连续3d。
(一)青霉素类
1.水剂青霉素G 1200~2400万U/d,静脉滴注,即每次200~400万U,6次/d,连续10~14d。继以苄星青霉素G240万U,1次/周,肌注,连续3次。
2.普鲁卡因青霉素G 240万U,1次/d,同时口服丙磺舒0.5g,4次/d,共10~14d。继以苄星青霉素G240万,1次/周,肌注,连续3次。
(二)对青霉素过敏者
1.四环素类 盐酸四环素500mg,4次/d,连服30d;或多西环素100mg,2次/d,连服30d。
2.红霉素类 红霉素用法同盐酸四环素,但疗效不如青霉素。
六、HIV感染者梅毒
苄星青霉素G240万U肌注,1次/周,共3次;或苄星青霉素G240万U肌注一次,同时加用其他有效的抗生素。
治愈标准
一、临床治愈 一期梅毒(硬下疳)、二期梅毒及三期梅毒(包括皮肤、粘膜、骨骼、眼、鼻等)损害愈合消退,症状消失。但是以下情况不影响临床治愈的判断,继发或遗留功能障碍(视力减退等);遗留疤痕或组织缺损(鞍鼻、牙齿发育不良等);梅毒损害愈合或消退,梅毒血清学反应仍阳性。
二、血清治愈 抗梅治疗后2年以内梅毒血清学反应(非梅毒螺旋体抗原试验)由阳性转变为阴性,脑脊液检查阴性。一期梅毒(硬下疳)初期,血清反应为阴性时已接受充足抗梅治疗,可以不出现阳性反应,这种情况不存在血清治愈的问题。
疾病随访
梅毒经充分治疗后,应随访2~3年。第一年每3个月复查一次,以后每半年复查一次,包括临床和血清(非螺旋体抗原试验)。疗后6个月内血清滴度未有4倍下降,则为治疗失败或再感染,需加倍重新治疗外,还要考虑是否需要作脑脊液检查,以观察有无神经梅毒。一期梅毒在1年以内、二期梅毒在2年以内多数病人可转阴。少数晚期梅毒血清可持续在低滴度上(随访3年以上)可判为血清固定。神经梅毒要随访脑脊液,每半年一次,至脑脊液完全转为正常。
疾病简介 获得性梅毒(aquired syphilis)是指成人主要通过性行为而被感染的梅毒。临床分为三期,除侵犯皮肤粘膜外,还可以累及内脏器官,是一种较为严重的性传播疾病。 接触史 主要通过性行为传染,也可由输血、手术甚至衣物等...
疾病简介 获得性梅毒(aquired syphilis)是指成人主要通过性行为而被感染的梅毒。临床分为三期,除侵犯皮肤粘膜外,还可以累及内脏器官,是一种较为严重的性传播疾病。 接触史 主要通过性行为传染,也可由输血、手术甚至衣物等...
/uploads/",@me) /}