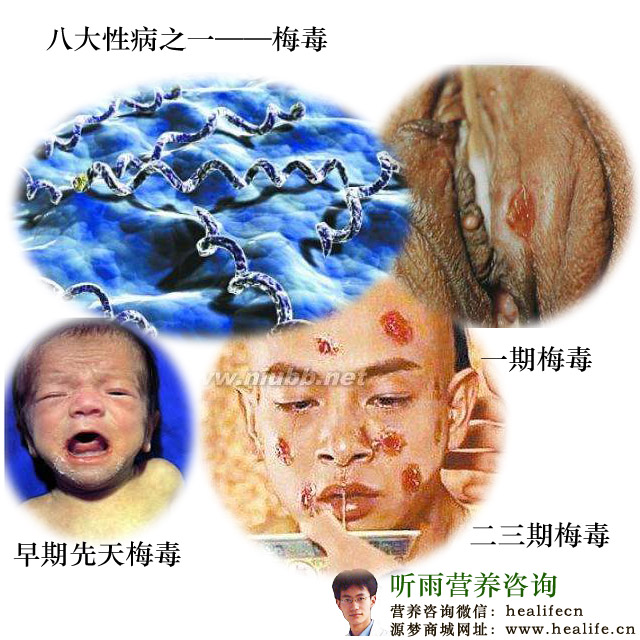
梅毒是由苍白螺旋体苍白亚型(TreponemaPallidumsubspeciesPallidum)引起的一种传染性疾病。梅毒螺旋体进入人体后产生各种不同抗体,检测这些抗体的方法被称为梅毒的血清学检查,是诊断梅毒的最主要手段。这些抗体有些可以持续终生,与病情的发展变化无关;有的可以自行消退,或在治疗后消退,可用于观察梅毒病情的活跃程度。正确理解各种梅毒血清学检测的意义,尤其是梅毒治疗后的血清学变化规律,对于梅毒的诊断、疗效判断有重要意义。
1.梅毒螺旋体产生的抗体及血清学检测方法
梅毒螺旋体进入人体后,可引起机体产生类脂样抗体(心磷脂抗体)。类脂样抗体的产生是由受损宿主细胞释放的类脂样物质及梅毒螺旋体释放的脂蛋白样物质引起。宿主细胞释放的类脂样物质是内源性物质,本身并不具备抗原刺激作用。类脂样抗体的产生可能与宿主的类脂样物质与梅毒螺旋体脂蛋白结合从而具有抗原活性有关。检测这些抗体可作为梅毒进入人体的间接证据,这一类检测方法也被称为非梅毒螺旋体抗原血清学试验。
非梅毒螺旋体抗原血清学试验用心磷脂、]磷脂及胆固醇作为抗原,检测血清中的类脂样IgM及IgG抗体。常用的非梅毒螺旋体抗原血清试验包括甲苯胺红不加热血清试验(TRUST),快速血浆反应素试验(RPR)及性病研究实验室试验(VDRL)。由于非梅毒螺旋体抗原血清试验检测的抗体是宿主细胞受损后产生,定量检测这些抗体的数量可反映疾病的活动程度。
抗体滴度越高通常代表疾病的活跃程度越高,治疗后抗体滴度下降通常视为治疗有效。同时由于非梅毒螺旋体抗原血清学试验并非检测针对梅毒螺旋体本身的抗体,因此对于一些非梅毒感染者梅毒,当机体因为一些生理及病理原因而出现类脂样抗体时,非梅毒螺旋体抗原血清学试验检测会出现阳性结果,这种情况称为生物学假阳性。常见的引起非梅毒螺旋体抗原血清学试验假阳性的疾病包括肿瘤、HIV感染、风湿性关节炎、红斑狼疮、麻风病和吸毒成痛者等。
梅毒螺旋体进入人体后,机体产生的另一类抗体是针对螺旋体表面抗原产生的IgM及IgG抗体。诱导机体产生抗体的抗原主要是螺旋体表面的脂蛋白,其中脂蛋白TpN17和TpN47抗原活性较强,检测这些抗体的方法被称为梅毒螺旋体抗原血清学试验。
常用的梅毒螺旋体抗原血清学试验包括梅毒螺旋体明胶颗粒凝集试验(TPPA)、梅毒螺旋体血球凝集试验(FTA-ABS)、梅毒螺旋体抗体吸收试验(FTA-ABS)、梅毒螺旋体酶联免疫吸附试验(TPEIA)以及近年来发展起来的快速梅毒检测技术(TP-RT)及化学发光法(TP-CIA)。梅毒螺旋体抗原血清学试验的优点是敏感性及特异性都很高,常用作确诊试验,缺点是不能区分未经治疗的梅毒及治疗后的梅毒。
2.梅毒治疗后的血清学变化
非梅毒螺旋体抗体滴度的变化与病情活跃程度相关,其治疗后滴度的变化常被用于评价治疗效果。尽管评价梅毒治疗效果的血清学标准仍未建立,但通常认为非梅毒螺旋体抗体滴度发生4倍(两个稀释度)及以上的变化有临床意义。普遍采用的标准是梅毒患者治疗后,非梅毒螺旋体抗原血清学试验转阴,或滴度下降4倍及以上,视为治疗有效;若治疗后抗体滴度上升超过4倍视为治疗失_或再感染;治疗后血清学滴度长期保持不变或变化不足4倍,则称为血清学固定。
梅毒越早得到治疗,非梅毒螺旋体抗原血清学试验滴度下降得越快梅毒,发生阴转的机会越大。Romanowski及同事的早期研究结果显示,一期梅毒治疗3年后PRP阴转率为72%,而二期梅毒PRP阴转率则仅为56%。Knaute等对264例梅毒患者进行的回顾性研究发现,与一期梅毒相比,二期梅毒在治疗后VDRL试验滴度下降较慢,治疗3个月时二期梅毒VDRL滴度下降4倍的比例也低于一期梅毒。
Sena等的研究结果也支持早期得到治疗的梅毒患者容易发生非梅毒螺旋体抗体滴度下降或血清阴转这一结论。需要注意的是非梅毒螺旋体抗体滴度的变化需要一定的时间,若在治疗后2周立即进行非梅毒螺旋体抗体检测,20%病人会表现为短期非梅毒螺旋体的滴度升高,但这种短期升高与疗效无关,不能作为治疗失败的指标。
与显性梅毒相比较,潜伏梅毒治疗后血清学滴度下降及阴转需要较长的时间。Romanowski的研究结果中75%的一二期梅毒患者在接受青霉素治疗6个月时血清学滴度下降可达4倍以上,而早期潜伏梅毒患者达到这一效果需要12-24个月的时间。
合并HIV感染会对梅毒治疗后的血清学变化产生影响。Rolfs等对541名早期梅毒患者的研究发现,在治疗6个月时,未合并HIV感染的早期梅毒患者发生治疗失败(RPR滴度未发生下降或下降不足四借,或滴度上升)的比例在一期梅毒为5%,二期梅毒为10%,而合并HIV感染者在治疗6个月时一期梅毒治疗失败率为22%,二期梅毒为23%。
来自霍普金斯大学研究者的一项研究报道,合并HIV感染的梅毒患者治疗一年多后(400天)治疗失败(RPR滴度未发生有效下降或上升)的比例为12.5%,而未合并HIV感染的梅毒患者治疗失败比例为2.6%,HIV感染的梅毒患者发生有效血清学反应平均需要278天,而未合并HIV感染者仅需128天。
不同治疗方案对梅毒血清学的变化无明显影响。对早期梅毒常规疗法(茉星青霉素240万单位单剂量疗法)与加强疗法(茉星青霉素治疗后继续口服阿莫西林及丙磺舒10天)的对比研究结果显示,两组病人在治疗后血清学变化无明显区别。
Hook等对阿奇霉素2克单剂量疗法与茉星青霉素单剂量疗法的多中心随机对照研究发现,对于未合并HIV感染的早期梅毒患者,这两组病人在治疗6个月后血清学治疗有效率无差异。Wang及同事的研究比较了多西环素100mg每天两次,及四环素500mg每天4次共14天的疗法在治疗梅毒方面的效果,结果表明这两种治疗方案与标准茉星青霉素240万单位治疗方案,在血清学有效率方面无显著差异。Sena等的研究也支持梅毒治疗后血清学治愈率与治疗方案选择无明显区别。
年龄等因素对梅毒治疗后血清学变化的影响无确切的结论。Romanowski等的研究认为早期梅毒治疗后血清学有效率与年龄、种族或性取向无关,但Sena的研究认为岁的年轻患者更容易达到血清学治愈的标准。治疗开始时非梅毒螺旋体抗体滴度也可能对治疗后血清学变化产生影响,一些研究认为开始治疗时非梅毒螺旋体滴度较低的患者()容易发生血清学治愈,而一些研究认为非梅毒螺旋体基线滴度高的患者容易发生治疗后血清学滴度下降。有的研究还发现出现吉海反应(Jarisch-Herxheimer)的患者治疗后血清学滴度下降更快。
通常认为针对梅毒螺旋体的特异性抗体在治疗后不发生变化,大多数病人将终生保持阳性。但是大约15%_25%的一期梅毒病人接受治疗后2-3年梅毒螺旋体抗体试验(FTA-ABS)可以转阴,梅毒螺旋体抗体试验不用于治疗后疗效判断。
3. 小结
尽管人们对梅毒血清学变化进行了很多研究,但是仍有相当多的问题需要回答:为什么一些人梅毒治疗有效,而一些人发生梅毒血清固定甚至治疗失败?非梅毒螺旋体抗体滴度是否能真正反应梅毒的活动状态?临床该如何处理血清学固定的病人?治疗后为什么梅毒螺旋体抗原血清学试验持续阳性?所有这些问题的回答都需要我们对人体及梅毒螺旋体之间的免疫反应有更加足够的了解。近年来随着对梅毒螺旋体基因测序的完成,人们在有关梅毒螺旋体基因分型及免疫研究方面取得了一些进展,这些进展让人们更加了解到梅毒致病的复杂性,要真正揭开梅毒血清学变化的规律仍需要创新的方法及更深入的研究。
/uploads/",@me) /}