2月15日,艾滋病治疗领域轰动了。
通过干细胞移植,美国科学家宣布“治愈”了纽约的一位女性HIV感染者。她因此被认为可能是世界上首名通过脐带血干细胞移植而被“治愈”的女性艾滋病患者及混血艾滋病患者,同时也可能是第三例被“治愈”的艾滋病患者。
她被称为“纽约病人”,最近14个月,“纽约病人”没有接受任何HIV抗病毒治疗,但她体内已检测不出艾滋病病毒。
研究人员表示,这是艾滋病治疗领域的重大进展,估计美国每年有多达50名患者可以接受该治疗。
为何她的艾滋病能被“治愈”
研究人员介绍,“纽约病人”为中年女性,2013年确诊感染艾滋病病毒,此后一直在接受药物治疗。
4年后的2017年,她又被确诊患急性髓系白血病。研究团队希望能同时治疗这两种疾病,于是决定采用成体干细胞和脐带血干细胞联合移植的治疗方式。
干细胞移植治疗白血病并不新奇。但脐带血干细胞移植为何能治愈艾滋病?
这得从一个关键基因CCR5开始说起。CCR5蛋白是HIV入侵人体免疫细胞的辅助受体。如果把它比喻成“入口”,当CCR5发生特定突变后,“入口”便关闭了,人体可能对HIV产生免疫。这种特定突变后的基因被称为CCR5Δ32。有些人生来就具有CCR5Δ32(大多数是北欧后裔),他们可能一生都对HIV免疫。统计表明,CCR5Δ32在欧洲人中的频率约为10%,非洲人中为零,亚洲仅少量分布,中国鲜有发现。
而干细胞移植治疗艾滋病,是直接通过寻找具有CCR5Δ32的供体,将他们的干细胞移植进HIV感染者体内,重新打造患者的免疫系统,让他们对HIV产生抵抗。
此次“纽约病人”用的是脐带血干细胞。
她先接受大剂量化疗,以杀死体内病变的免疫细胞,再于2017年8月接受脐带血干细胞移植。脐带血干细胞来自一名与她没有血缘关系、相关抗原仅部分匹配的婴儿捐赠者,脐带血中含有CCR5Δ32基因突变。
存在某种特定基因突变,能抵御艾滋病病毒感染。
鉴于脐带血干细胞移植通常不能尽快产生足够的细胞来有效治疗成人白血病,移植手术一天后,患者再次接受来自一名成年家庭成员的干细胞移植,以弥补脐带血干细胞的不足,加速脐带血干细胞移植“早期进程”。
成人干细胞虽然生长迅速,但随着时间推移,它们完全被脐带血干细胞取代。移植手术后,患者白血病症状得到缓解。术后37个月,医生决定让她停止针对艾滋病的抗逆转录病毒治疗。
目前,研究团队表示,最近14个月,多项超灵敏的测试都无法在“纽约病人”免疫细胞中检测到HIV复制的迹象,也无法检测到任何HIV抗体。
他们还从这名妇女身上提取了免疫细胞,并在实验室中试图用HIV感染它们——但没有任何反应。
这名“纽约病人”到底特殊在哪
这不是第一例通过干细胞移植而“治愈”了艾滋病的患者。早在十多年前,学界就已有成功尝试。
最早可追溯至2007年,当时的“柏林病人”Timothy Ray Brown成为全球关注的焦点。他患有白血病和艾滋病,在接受骨髓干细胞移植治疗白血病时,研究者正好也筛选出了CCR5Δ32骨髓捐献者,一举两得艾滋病治愈,对艾滋病也有效。
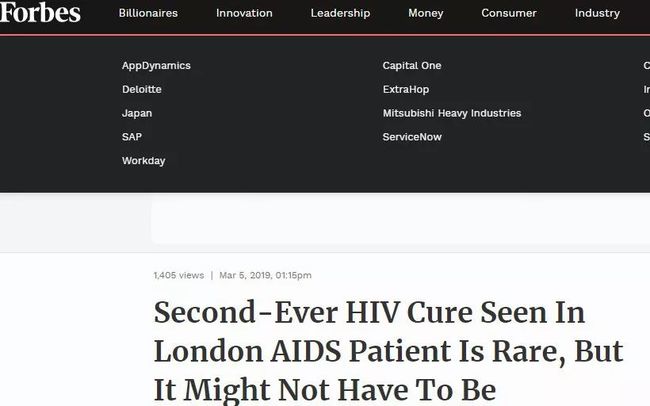
第二例手术出现在2016年,“伦敦病人”的情况和“柏林病人”相似。
这两名被“治愈”的艾滋病患者均为男性,接受的是成人干细胞移植,“柏林病人”为白人,“伦敦病人”则为拉美裔。与他们不同,“纽约病人”是一名混血女性,主要接受的是脐带血干细胞移植。
“柏林病人”Brown在治愈12年后,于2020年死于癌症,“伦敦病人”则在治愈前遭受了听力丧失并与多种感染作斗争。治疗这位女性患者的医生团队表示,她与上述两位艾滋病治愈者有着截然不同的经历,她在接受脐带血干细胞移植手术后的第17天就出院,并且没有出现严重的感染。
“使用脐带血移植大大增加了为此类患者找到合适供体的可能性。”威尔·康奈尔医学院干细胞移植项目Koen van Besien博士表示。
干细胞移植治疗艾滋病,至少需要先满足两大条件。
首先,必须先找到具有CCR5Δ32的捐献者,但这类人群比例极少。
其次,即使找到了,还需要与患者配型成功。否则,移植后会发生剧烈的排斥反应。
相比于骨髓移植,通过新生儿的捐赠,全球多个地区已建立了脐带血库,这使得可筛选的捐赠来源更广。在治愈“纽约病人”前,研究者已经筛选了数千个脐带血样本以寻找CCR5Δ32。
同时脐带血干细胞对配型的要求更低,并且引起的并发症更少。
“如果不使用脐带血干细胞,常规骨髓移植很难找到既有CCR5Δ32,又能配型成功的捐献者。”Koen van Besien博士表示,“这因此增加了干细胞移植治疗HIV感染的可行性。”
成果确实“重磅”但无法普及
这种治疗会是全球艾滋病患者的希望吗?
“我不希望人们认为这项技术可以应用于全球3600万HIV感染者。”美国传染病专家安东尼·福奇博士评价道,“它更像是一个概念的证明。”
事实上,无论是“柏林病人”“伦敦病人”也好,“纽约病人”也罢,某种程度上艾滋病治愈,更像是在治疗癌症的过程中,顺带把艾滋病给治了。简单理解,这种治疗旨在用一个人的免疫系统代替另一个人的免疫系统。
治疗前,医生必须先用放、化疗等手段破坏患者原有的免疫系统,杀死大量已感染HIV的免疫细胞,再通过干细胞移植重建免疫体系,但这一过程本身就有很高的风险。
“这类移植对多达20%的人来说可能是致命的,或者会导致其他健康问题。”威尔·康奈尔医学院传染病科副主任Marshall Glesby博士表示。
因此,在目前抗逆转录病毒药物治疗已经可以很好抑制HIV的情况下,类似治疗方式只适用于HIV感染合并相关癌症的患者——他们本就需要接受干细胞移植。
更别提巨额的医疗开销。目前学界的普遍共识是:对任何没有致命癌症的HIV阳性个体使用这种治疗是不道德的。
国际艾滋病协会当选会长莎伦·卢因表示,干细胞移植不是治愈HIV可行的大规模策略。“但它确实为我们展示了艾滋病是可以被治愈的,同时也加强了使用基因疗法作为治疗HIV想法的可行性。”莎伦·卢因说。
【相关】
不仅能够“治愈”
还有能“自愈”的
艾滋病“精英控制者”
2021年11月16日,顶级医学期刊《内科学年鉴》报道了一项新发现——确认了世界上一例有可能是“自愈”的患者。
这名来自阿根廷埃斯佩兰萨(含义为“希望”)的女性在2013年确诊感染艾滋病病毒,除了2019年至2020年怀孕中晚期接受了6个月的抗病毒治疗来确保胎儿安全,并未接受过更多的抗病毒治疗。
研究人员收集和检测了她身上超过11.9亿个血细胞和5亿个组织细胞,均未发现完整的艾滋病病毒序列。这意味着,艾滋病病毒在她身上可能被免疫系统清除了,她可能在仅有少量药物帮助下实现了所谓的“清除性治愈”。
研究人员发现,有小于1%的艾滋病病毒感染者具有特殊免疫力,他们不需要服用药物,可以依靠自身免疫系统就达到压制病毒的目的,血液中的病毒含量用高精度的检验方式也查不到。
这些百里挑一的幸运儿被称作“精英控制者”,这种不需要服药就可以控制住病毒的状态称之为“功能性治愈”,但他们的体内依然存在病毒。
和“柏林病人”“伦敦病人”“纽约病人”不同,艾滋病“精英控制者”的治愈是另一条路径,更多靠的是他们自身的“天赋”,但同样给研究和治疗提供了良好的思路。
综合新华社、医学界、丁香医生、 中国生物技术网报道
/uploads/",@me) /}